Soins de base en réanimation (BLS) en cas d’arrêt cardiaque
Les soins de base en réanimation (BLS pour Basic Life Support) constituent le fondement de la prise en charge de l’arrêt cardiaque. Ils peuvent et doivent être dispensés par toute personne présente, y compris le grand public. Comme le montre le tableau 1, le BLS est une intervention exceptionnellement efficace, avec un nombre de sujets à traiter (NNT) très faible, soulignant son impact majeur sur la santé publique. Bien que les protocoles de BLS aient été initialement développés pour les arrêts cardiaques extrahospitaliers (OHCA), ils s’appliquent universellement jusqu’à ce que des professionnels de la santé puissent initier des soins avancés de réanimation cardiaque (ACLS). L’objectif hémodynamique immédiat de la réanimation cardio-pulmonaire (RCP) de base est de maintenir une perfusion minimale des organes vitaux (cerveau et cœur) afin de préserver la viabilité cellulaire jusqu’au retour d’une circulation spontanée (ROSC) ou à l’arrivée de l’équipe spécialisée. Toutefois, l’administration immédiate de BLS en cas d’arrêt cardiaque soudain, associée à l’utilisation rapide d’un défibrillateur externe automatique (DEA), peut suffire à traiter une fibrillation ventriculaire et permettre la survie sans séquelle neurologique. Selon les registres internationaux (notamment le registre suédois), la formation massive des profanes et des premiers intervenants (police, pompiers, agents de sécurité) est le déterminant le plus critique pour améliorer les taux de survie, souvent plus que les innovations pharmacologiques hospitalières.
| Intervention | Inclus dans le BLS | NNT pour sauver 1 personne | Référence |
|---|---|---|---|
| Détection précoce de l’arrêt cardiaque | Oui | 11 | Berdowski et al. |
| Réanimation cardio-pulmonaire en présence d’un témoin | Oui | 15 | Hasselqvist et al. |
| Défibrillation précoce | Oui, si un DEA est disponible | 5 | Kitamura et al. |
| Adrénaline (épinéphrine) | Non | 112 | Perkins et al. |
AED = défibrillateur externe automatique.
Le nombre nécessaire à traiter (NNT) illustre la puissance statistique d’une intervention thérapeutique. Un NNT de 15 pour la RCP par témoin signifie que pour chaque tranche de 15 personnes recevant une RCP immédiate, une vie supplémentaire est sauvée par rapport à l’absence de RCP. Ce chiffre est remarquablement bas comparé à de nombreuses interventions pharmacologiques en cardiologie chronique.
Nombre de patients à traiter (NNT)
Les soins de base en réanimation (BLS) englobent la reconnaissance immédiate de l’arrêt cardiorespiratoire (ACR) et la mise en œuvre des manœuvres de suppléance vitale. Les pathologies concernées incluent l’arrêt cardiaque d’origine rythmique, la noyade, les traumatismes graves, l’asphyxie et l’arrêt respiratoire isolé. Le BLS constitue le premier maillon de la « chaîne de survie ». En cas d’arrêt cardiaque, le triptyque du BLS repose sur des compressions thoraciques de haute qualité, une ventilation artificielle (si le sauveteur est formé) et l’utilisation précoce d’un DEA. La standardisation de ces gestes via les recommandations de l’ILCOR (International Liaison Committee on Resuscitation) permet une réponse uniforme des intervenants, qu’ils soient profanes ou professionnels de santé.
Soins de base en réanimation (BLS)

1. Sécurité sur le lieu de l’accident
La règle absolue en réanimation est « primum non nocere » envers soi-même. La première étape du BLS consiste à vérifier la sécurité de l’environnement (circulation routière, fils électriques, gaz toxiques, risques d’effondrement). Le BLS ne peut commencer que si le sauveteur, la victime et les personnes présentes sont en sécurité (Safe Scene). Si le danger est persistant et ne peut être écarté, le sauveteur ne doit pas s’exposer et doit attendre les secours spécialisés.
2. Confirmez l’arrêt cardiaque
En cas d’effondrement (à l’extérieur ou à l’intérieur de l’hôpital), la reconnaissance rapide de l’arrêt cardiaque est cruciale pour minimiser le temps de « no-flow » (absence de débit sanguin). Un arrêt cardiaque est confirmé par l’évaluation séquentielle suivante :
- Réactivité (Conscience) : La victime réagit-elle aux stimuli verbaux et douloureux ? Secouez fermement la victime par les épaules et demandez-lui à voix haute : « Ça va ? M’entendez-vous ? ». L’absence de réponse (verbale ou motrice) définit l’inconscience.
- Respiration : Ouvrez les voies respiratoires (libération des voies aériennes – LVA) en basculant prudemment la tête vers l’arrière et en relevant le menton. La personne respire-t-elle normalement ? Recherchez les mouvements thoraciques, écoutez les bruits respiratoires et sentez le flux d’air sur votre joue (voir, entendre, sentir) pendant 10 secondes maximum.
- Palpation des pouls : Recherche du pouls carotidien (ou fémoral) pendant 10 secondes maximum.
Distinction importante selon le niveau de formation : Selon les recommandations internationales (ILCOR, ERC, AHA), la recherche du pouls n’est pas recommandée pour les sauveteurs profanes car elle est source d’erreurs et de retards (taux élevé de faux positifs dû au stress). Pour les profanes, l’inconscience associée à une absence de respiration (ou une respiration anormale) suffit à poser le diagnostic d’arrêt cardiaque. Pour les professionnels de santé, la recherche du pouls carotidien est maintenue mais ne doit jamais retarder la RCP de plus de 10 secondes. En cas de doute, la RCP doit être débutée.
L’évaluation de la couleur de la peau n’est pas un critère fiable pour confirmer un arrêt cardiaque. Bien que la pâleur ou la cyanose soient fréquentes, elles sont difficiles à interpréter rapidement, notamment en cas d’anémie, de pigmentation cutanée foncée ou de conditions d’éclairage médiocres.
Règle d’or : Pour les profanes, toute personne inconsciente qui ne respire pas ou ne respire pas normalement (gasps) doit être considérée en arrêt cardiaque. L’alerte et le massage cardiaque priment sur toute autre vérification.
Pièges diagnostiques : Respiration agonale et convulsions
Deux situations cliniques conduisent fréquemment à ne pas reconnaître l’arrêt cardiaque :
- La respiration agonale (Gasps) : Un arrêt cardiaque survient immédiatement après l’arrêt circulatoire. Cependant, le centre respiratoire du tronc cérébral peut continuer à envoyer des signaux erratiques pendant quelques minutes. Cela se traduit par une respiration lente, bruyante, irrégulière, souvent décrite comme des ronflements ou des halètements. Environ 40 % des victimes d’ACR présentent des gasps. Les gasps doivent être considérés comme un signe d’arrêt cardiaque et non comme une respiration efficace.
- Les convulsions hypoxiques : Une ischémie cérébrale brutale peut déclencher une activité motrice convulsive généralisée ou des myoclonies brèves au moment de l’effondrement. Cela peut être confondu avec une crise d’épilepsie. Si un patient « convulse » puis devient flasque et ne respire plus, il s’agit très probablement d’un arrêt cardiaque.
3. Mesures à prendre après la confirmation d’un arrêt cardiaque
- Alerte – Activez immédiatement la chaîne de secours. Appelez le 15 (SAMU) ou le 112 (Numéro d’urgence européen), ou le 911 (Amérique du Nord). À l’hôpital, composez le numéro dédié à l’équipe de réanimation (code bleu).
- Si possible, déléguez l’appel à un témoin précis (« Vous, avec la chemise bleue, appelez le 15 et dites qu’il y a un arrêt cardiaque »). Si vous êtes seul, utilisez la fonction haut-parleur de votre téléphone pour communiquer avec le régulateur tout en restant auprès de la victime.
- Envoyez immédiatement quelqu’un chercher un défibrillateur (DEA) s’il y en a un à proximité.
- Commencez – Débutez immédiatement la RCP par les compressions thoraciques (C-A-B).
Détection précoce de l’obstruction des voies respiratoires
Dans le cas spécifique où la personne a un pouls palpable mais ne respire pas (arrêt respiratoire isolé, fréquent dans les intoxications aux opioïdes ou la noyade), il faut assurer la liberté des voies aériennes. Examinez le pharynx pour vérifier l’absence de corps étranger. Si un corps étranger est visible et accessible, tentez de l’extraire (uniquement s’il est facile à saisir). Si l’obstruction est complète chez un patient conscient qui devient inconscient, les compressions thoraciques de la RCP peuvent aider à expulser le corps étranger.
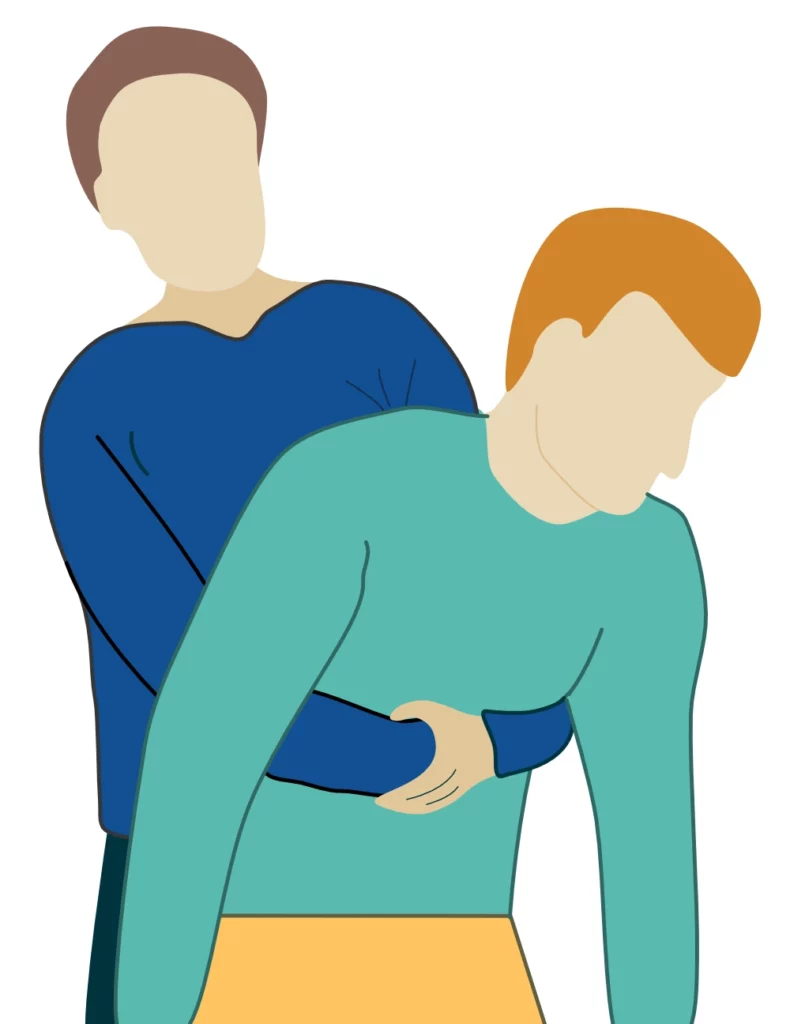
Manœuvre de Heimlich (poussées abdominales)
La manœuvre de Heimlich est indiquée en cas d’étouffement par obstruction complète des voies aériennes (la victime ne peut ni parler, ni tousser, ni respirer) chez un patient encore conscient. Elle vise à provoquer une surpression brutale sous-diaphragmatique, créant une toux artificielle pour expulser l’obstacle. La séquence recommandée est la suivante (figure 1) :
- Si la victime tousse efficacement, ne faites rien et encouragez-la à tousser.
- Si la toux devient inefficace ou absente : donnez jusqu’à 5 claques vigoureuses dans le dos (entre les omoplates).
- Si l’obstacle n’est pas levé : effectuez 5 poussées abdominales (Heimlich). Placez-vous derrière la victime, passez vos bras autour de sa taille. Placez un poing fermé entre l’ombilic et le xiphoïde, saisissez ce poing avec l’autre main, et tirez vers vous et vers le haut.
- Alternez 5 claques dans le dos et 5 poussées abdominales jusqu’à désobstruction ou perte de connaissance.
- Si la victime perd connaissance : Accompagnez-la au sol et débutez immédiatement la RCP (compressions thoraciques).
Refus de réanimation et signes de mort certaine (DNACPR)
Bien que la règle par défaut soit de réanimer, il existe des situations où la RCP est futile ou non indiquée. En milieu extrahospitalier, sans information fiable, le doute doit profiter à la victime et la RCP doit être entreprise. Les critères d’abstention incluent :
- Signes de mort biologique certaine :
- Rigidité cadavérique (Rigor mortis).
- Lividités cadavériques étendues.
- Décapitation ou transection du corps.
- Décomposition.
- Volonté exprimée : Présence d’une directive anticipée valide et claire de non-réanimation (DNACPR) présentée immédiatement aux soignants.
L’hypothermie (peau froide) chez un noyé ou une victime d’exposition au froid n’est pas un signe de mort irréversible ; au contraire, l’adage « personne n’est mort tant qu’il n’est pas chaud et mort » s’applique, car l’hypothermie protège le cerveau.
La survie diminue d’environ 10 % pour chaque minute sans RCP. Cependant, la RCP immédiate par un témoin peut doubler ou tripler les chances de survie en prolongeant la fenêtre thérapeutique jusqu’à l’arrivée du SAMU.
Coup de poing précordial (Renversement)
Le coup de poing précordial (anciennement appelé « renversement » ou precordial thump) consiste à appliquer une force mécanique sur le sternum pour tenter de cardioverser une tachycardie ventriculaire (TV) ou une fibrillation ventriculaire (FV) débutante par conversion de l’énergie mécanique en énergie électrique (quelques joules). Son indication est devenue extrêmement restreinte. Il ne doit être envisagé que par des professionnels de santé, uniquement pour un arrêt cardiaque survenant sous monitorage (témoin immédiat), et seulement si un défibrillateur n’est pas immédiatement accessible.
Si un défibrillateur est disponible, le coup de poing sternal est contre-indiqué car il retarde la défibrillation électrique et les compressions thoraciques, qui sont les seules thérapies ayant fait leurs preuves. De plus, il existe un risque théorique de transformer une TV stable ou perfusante en FV, ou de causer des lésions sternales.
Réanimation cardio-pulmonaire de base (RCP)
Tout le monde peut pratiquer une réanimation cardio-pulmonaire de base. La pire RCP est celle qui n’est pas faite.
La RCP de base moderne repose sur l’approche séquentielle et la minimisation des interruptions. L’avènement des DEA en accès public et l’utilisation d’applications mobiles (type Sauv Life ou Staying Alive) permettent désormais au dispatcheur d’urgence de géolocaliser et d’envoyer des « citoyens sauveteurs » sur les lieux avant l’arrivée des secours officiels.
La RCP de base comprend quatre éléments clés (Chaîne de survie) :
- Compressions – Restaurer un débit artificiel (C pour Compressions).
- Voies aériennes – Dégager les voies aériennes (A pour Airway).
- Respiration – Oxygéner le sang (B pour Breathing).
- DEA – Traiter l’arythmie causale (D pour Défibrillation).
Compressions thoraciques de haute qualité
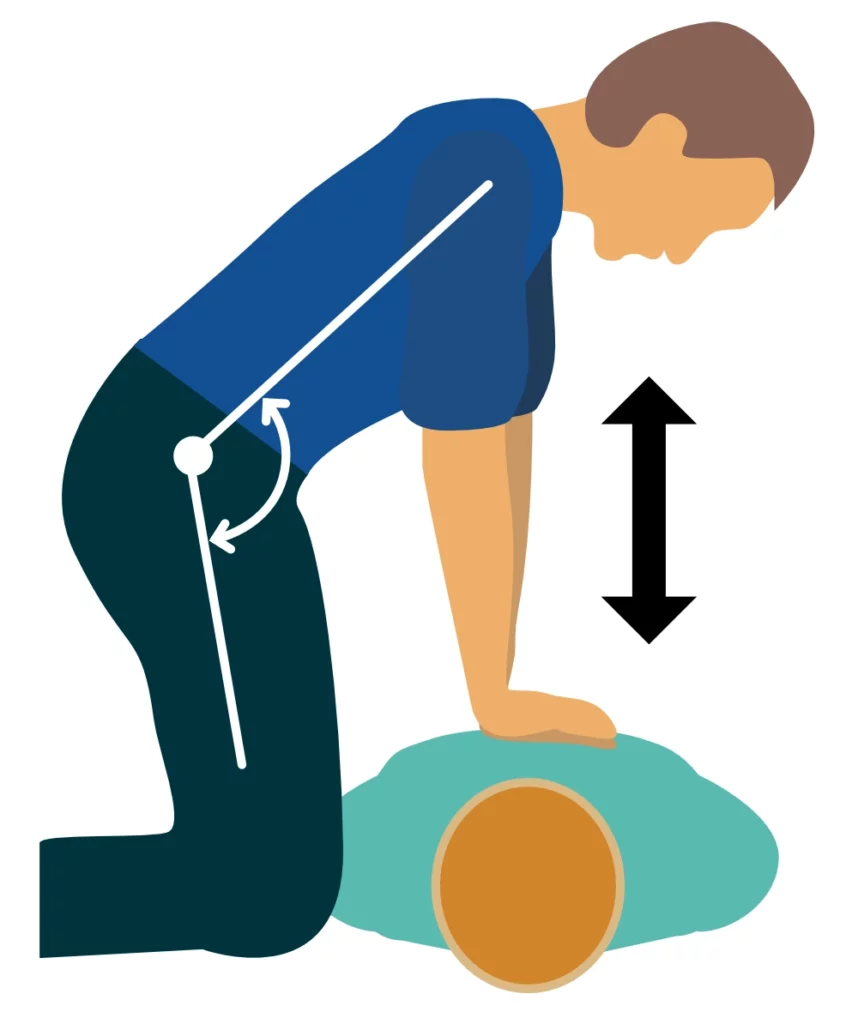
La qualité des compressions est le facteur prédictif le plus important de la survie. Les critères de qualité sont :
- Position : Victime sur un plan dur (sol), décubitus dorsal. Le sauveteur se place à genoux sur le côté de la victime.
- Placement des mains : Talon d’une main au centre du thorax (moitié inférieure du sternum), l’autre main par-dessus, doigts entrelacés pour ne pas appuyer sur les côtes.
- Mécanique : Bras tendus, coudes verrouillés, épaules à la verticale des mains. Le mouvement vient du bassin/dos, pas des bras.
- Fréquence : 100 à 120 compressions par minute.
- Profondeur : Enfoncement de 5 à 6 cm chez l’adulte.
- Recoil (Relâchement) : Il est crucial de laisser le thorax reprendre sa forme initiale totalement entre deux compressions. C’est durant cette phase de relaxation que le cœur se remplit de sang (retour veineux). S’appuyer sur le thorax (leaning) empêche le remplissage et effondre la pression de perfusion.
Rapport compression-ventilation
- Adultes : Le standard est 30:2 (30 compressions, 2 insufflations).
- Adultes, sans formation ou réticence à ventiler : RCP par compressions seules (Hands-Only CPR). Les compressions sont continues sans pause.
- Pédiatrie (Enfants et nourrissons) : L’arrêt cardiaque étant souvent d’origine hypoxique (respiratoire), la ventilation est prioritaire.
- Il est recommandé de débuter par 5 insufflations initiales avant de commencer les compressions.
- Ratio sauveteur seul : 30:2.
- Ratio deux sauveteurs (professionnels) : 15:2 pour optimiser l’oxygénation et la fréquence.
Physiologie : Pompe cardiaque vs Pompe thoracique
Les mécanismes générant le débit sanguin lors de la RCP sont mixtes. La théorie de la « pompe cardiaque » suggère que le cœur est directement comprimé entre le sternum et la colonne vertébrale, éjectant le sang. La théorie de la « pompe thoracique » postule que l’augmentation globale de la pression intrathoracique propulse le sang hors du thorax, tandis que le sang veineux est empêché de refluer par des valves veineuses. Quoi qu’il en soit, l’objectif est de générer une pression de perfusion coronaire (PPC) > 15 mmHg. Toute interruption des compressions fait chuter cette PPC quasi instantanément, et il faut plusieurs compressions consécutives pour la rétablir. C’est pourquoi la fraction de compression (temps passé à compresser sur le temps total de RCP) doit être maximisée.
RCP par compressions uniquement (Hands-Only)
Pour les témoins non formés, la RCP « Hands-Only » est recommandée. Les études montrent qu’elle est au moins aussi efficace que la RCP standard dans les premières minutes de l’arrêt cardiaque adulte d’origine cardiaque (où le sang est encore oxygéné au moment de l’arrêt). Elle permet de lever les freins psychologiques à la réalisation du bouche-à-bouche.
Voies aériennes (Airway)
L’obstruction des voies aériennes par la chute de la langue et de l’épiglotte contre la paroi postérieure du pharynx est systématique chez le patient inconscient (perte du tonus musculaire).
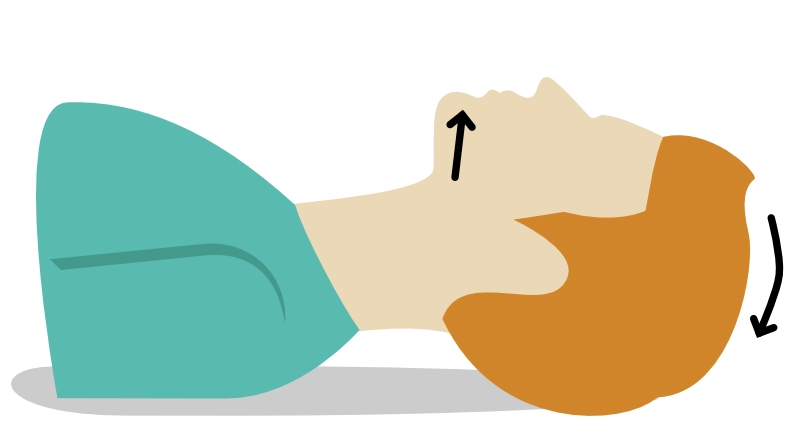
La manœuvre de bascule de la tête et d’élévation du menton (Head tilt – Chin lift) permet de dégager l’hypopharynx. En cas de suspicion de traumatisme cervical (rachis), la subluxation de la mandibule (Jaw thrust) est préférée par les professionnels pour éviter de mobiliser le cou, bien que le maintien d’une voie aérienne ouverte reste la priorité absolue.
Ventilation (Breathing)
La ventilation artificielle vise à oxygéner le sang circulant grâce aux compressions. Elle devient cruciale lors d’arrêts prolongés ou d’origine hypoxique (noyade, enfant).
Réalisation technique et précautions
- Maintenez la bascule de la tête.
- Pincez les narines avec le pouce et l’index de la main posée sur le front.
- Englobez hermétiquement la bouche de la victime avec la vôtre.
- Insufflez un volume d’air normal (500-600 ml) de façon progressive sur 1 seconde, juste assez pour voir le thorax se soulever.
- Laissez l’expiration se faire passivement. Répétez pour une seconde insufflation.
- Reprenez immédiatement les compressions. La pause pour les deux ventilations ne doit pas excéder 10 secondes.
Risque d’insufflation gastrique : Une ventilation trop rapide, trop forte ou avec un volume excessif force l’ouverture du sphincter œsophagien inférieur, envoyant de l’air dans l’estomac. Cela entraîne une distension gastrique, augmentant le risque de régurgitation (inhalation pulmonaire) et surélevant le diaphragme, ce qui gêne la compliance pulmonaire. Évitez l’hyperventilation.
Défibrillation précoce (DEA)
La fibrillation ventriculaire (FV) est le rythme initial le plus fréquent dans les arrêts cardiaques soudains de l’adulte. Le seul traitement efficace est la défibrillation électrique. L’efficacité du choc diminue de 7 à 10 % par minute de retard.
Les défibrillateurs automatisés externes (DAE ou DEA) analysent le rythme cardiaque et décident si un choc est indiqué. Ils sont conçus pour ne jamais délivrer de choc sur un rythme non choquable (asystolie, activité électrique sans pouls).
- Dès que le DEA est disponible, allumez-le.
- Appliquez les électrodes sur le thorax nu de la victime (position antéro-latérale standard : sous la clavicule droite et sous l’aisselle gauche).
- Suivez les instructions vocales. Arrêtez la RCP uniquement quand l’appareil demande d’analyser le rythme ou de délivrer le choc.
- Si un choc est indiqué : assurez-vous que personne ne touche la victime (« Écartez-vous ! ») et appuyez sur le bouton choc (si semi-automatique).
- Important : Après le choc, ne cherchez pas le pouls, ne vérifiez pas le rythme. Reprenez immédiatement les compressions thoraciques pendant 2 minutes. Le cœur est souvent sidéré après un choc et nécessite une assistance mécanique pour relancer le débit.
Situations particulières en BLS
Femme enceinte
L’arrêt cardiaque chez la femme enceinte nécessite une adaptation majeure. À partir de 20 semaines de gestation, l’utérus gravide comprime la veine cave inférieure et l’aorte abdominale lorsque la patiente est sur le dos, réduisant drastiquement le retour veineux et l’efficacité des compressions.
Action spécifique : Un sauveteur additionnel doit effectuer un déplacement manuel de l’utérus vers la gauche (manœuvre de traction ou de poussée latérale gauche de l’abdomen) pour libérer la veine cave tout en maintenant la patiente en décubitus dorsal pour permettre des compressions efficaces.
Noyade
La cause de l’arrêt est l’hypoxie. La priorité absolue est la réoxygénation.
Action spécifique : Contrairement à l’adulte cardiaque standard, la séquence commence par 5 insufflations initiales avant les compressions. Si la victime est sortie de l’eau, elle doit être allongée horizontalement ; ne tentez pas de faire sortir l’eau des poumons (inutile et dangereux).
Intoxication aux opioïdes
En cas de suspicion d’overdose, le BLS reste la priorité (Ventilation + Compressions). L’administration de naloxone (intranasale ou IM) par les premiers secours est recommandée si disponible, mais ne doit pas retarder les manœuvres de réanimation.
Transition vers les soins avancés (ALS)
L’arrivée de l’équipe médicale (SMUR/Paramedics) est un moment critique. Pour maintenir la qualité du BLS :
- Ne stoppez pas les compressions pendant l’installation du matériel médical (pose des électrodes du moniteur multiparamétrique, préparation de l’intubation).
- Communiquez les informations essentielles de manière concise (circonstances, heure de l’arrêt, gestes effectués, nombre de chocs délivrés).
- La transition doit être « transparente » pour la perfusion cérébrale de la victime.
Références
Berdowski J, Beekhuis F, Zwinderman AH, Tijssen JG, Koster RW. Importance of the first link: description and recognition of an out-of-hospital cardiac arrest in an emergency call. Circulation 2009 ; 119:2096-2102.
Hasselqvist-Ax I, Riva G, Herlitz J, et al. Early cardiopulmonary resuscitation in out-of-hospital cardiac arrest. N Engl J Med 2015 ; 372:2307-2315.
Olasveengen TM, et al. European Resuscitation Council Guidelines 2021: Basic Life Support. Resuscitation. 2021;161:98-114.
Kitamura T, Kiyohara K, Sakai T, et al. Public-access defibrillation and out-of-hospital cardiac arrest in Japan. N Engl J Med 2016 ; 375:1649-1659.
Ewy G.A. Cardiocerebral and cardiopulmonary resuscitation – 2017 update. Acute Med Surg. 2017 ; 4:227-234.
Pollack R.A, Brown S.P, Rea T, et al. Impact of bystander automated external defibrillator use on survival and functional outcomes in shockable observed public cardiac arrests. Circulation. 2018 ; 137:2104-2113.
Aufderheide TP, et al. Hyperventilation-induced hypotension during cardiopulmonary resuscitation. Circulation. 2004;109:1960-1965.