Chaque enregistrement présente deux pistes enregistrées simultanément. Ce cas clinique illustre une séquence complète de mort subite cardiaque récupérée, documentant le passage du rythme sinusal à l’arrêt cardiorespiratoire, les manœuvres de réanimation, et le retour à une circulation spontanée (RASC) révélant l’étiologie sous-jacente.
| Sexe : Homme | Âge : 43 ans | Antécédents : Aucun | Médicaments : Aucun |
Déclenchement et dégénérescence de l’arythmie
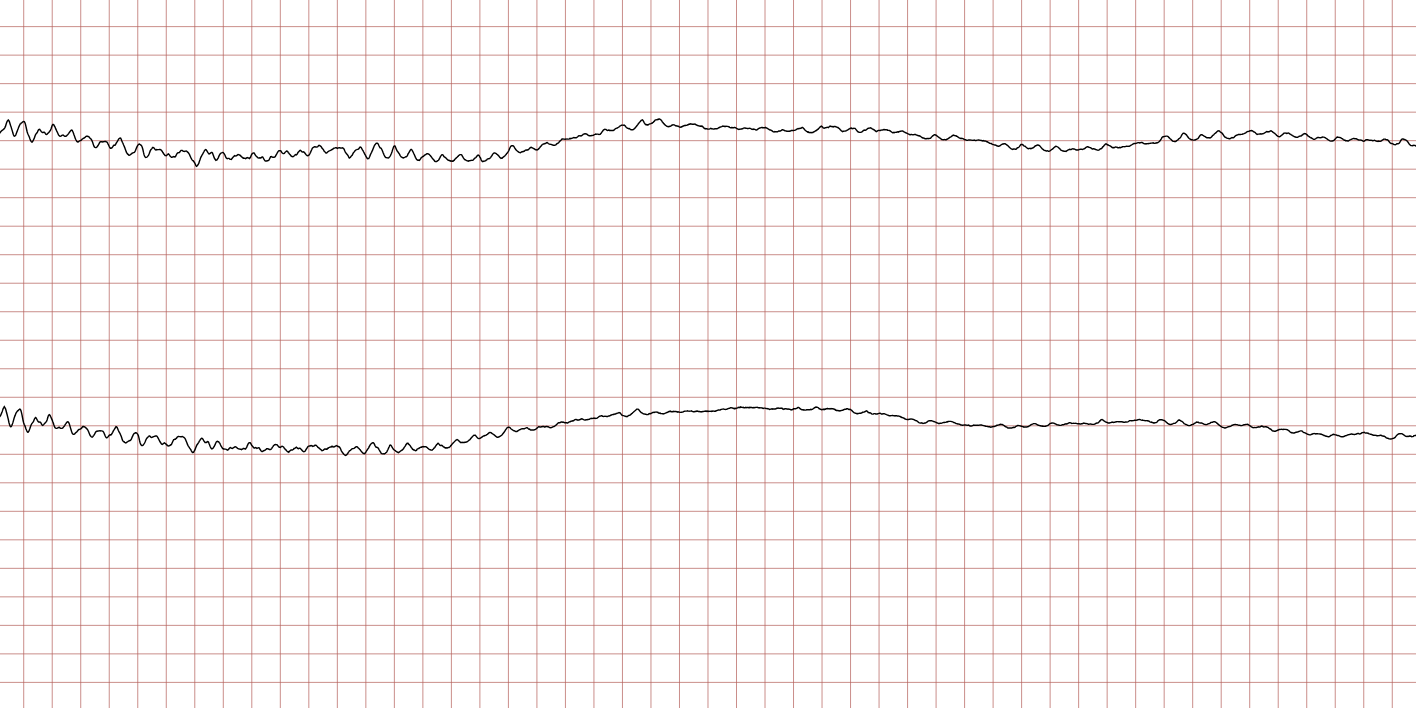
La documentation du début de l’arrêt cardiaque est rare et précieuse sur le plan séméiologique. Chez ce patient sans antécédents connus, l’instabilité électrique ventriculaire se manifeste brutalement.
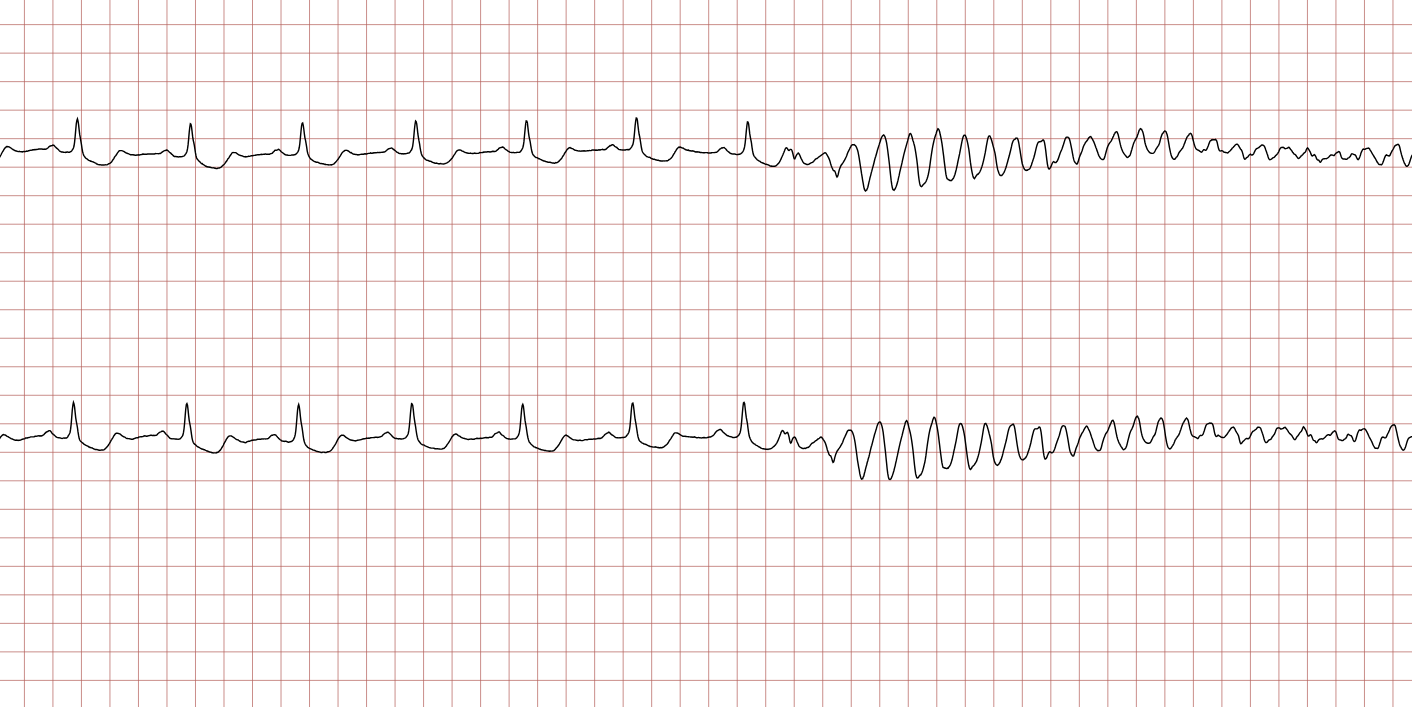
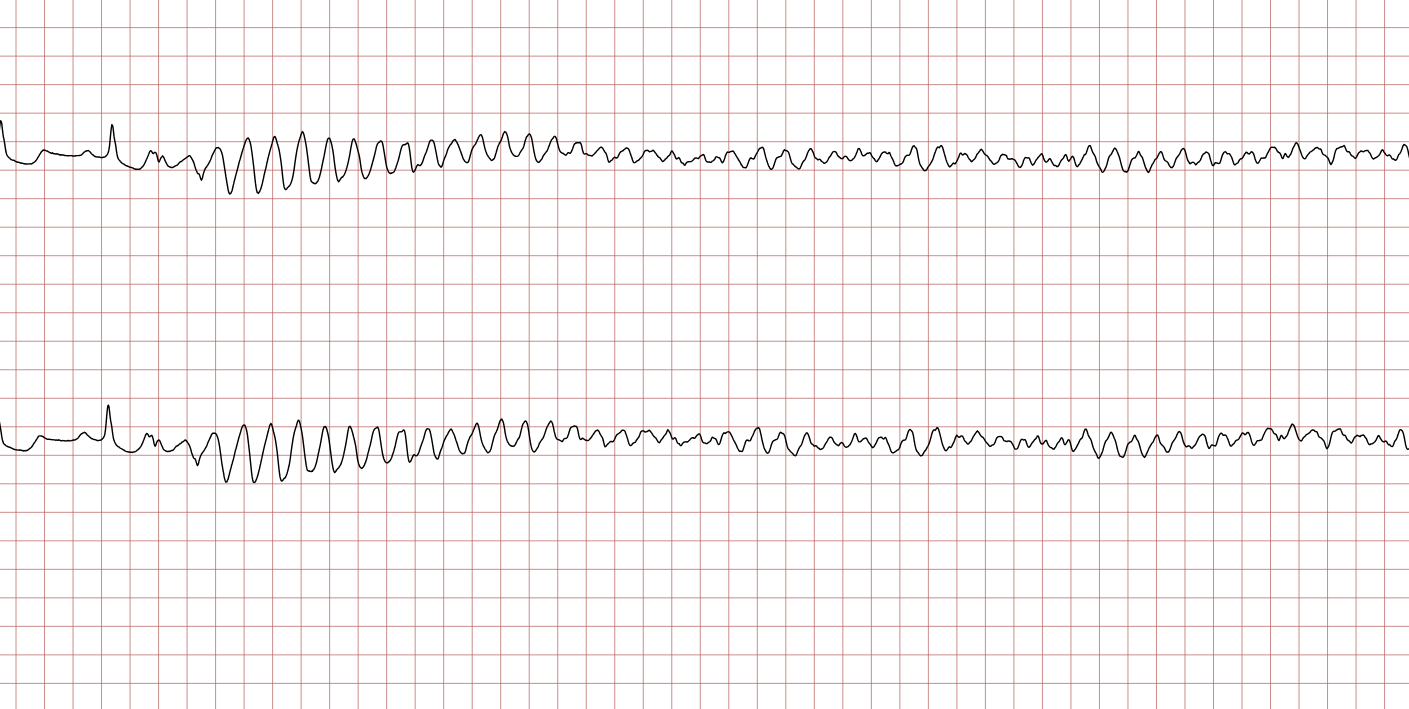
Sur l’ECG 1 et l’ECG 2, on observe le mécanisme classique de la mort subite arythmique : une tachycardie ventriculaire (TV) polymorphe ou très rapide qui s’accélère pour dégénérer en fibrillation ventriculaire (FV). Cette transition marque la perte de toute activité mécanique efficace du cœur, nécessitant une réanimation cardiopulmonaire (RCP) immédiate.
Caractérisation de la Fibrillation Ventriculaire
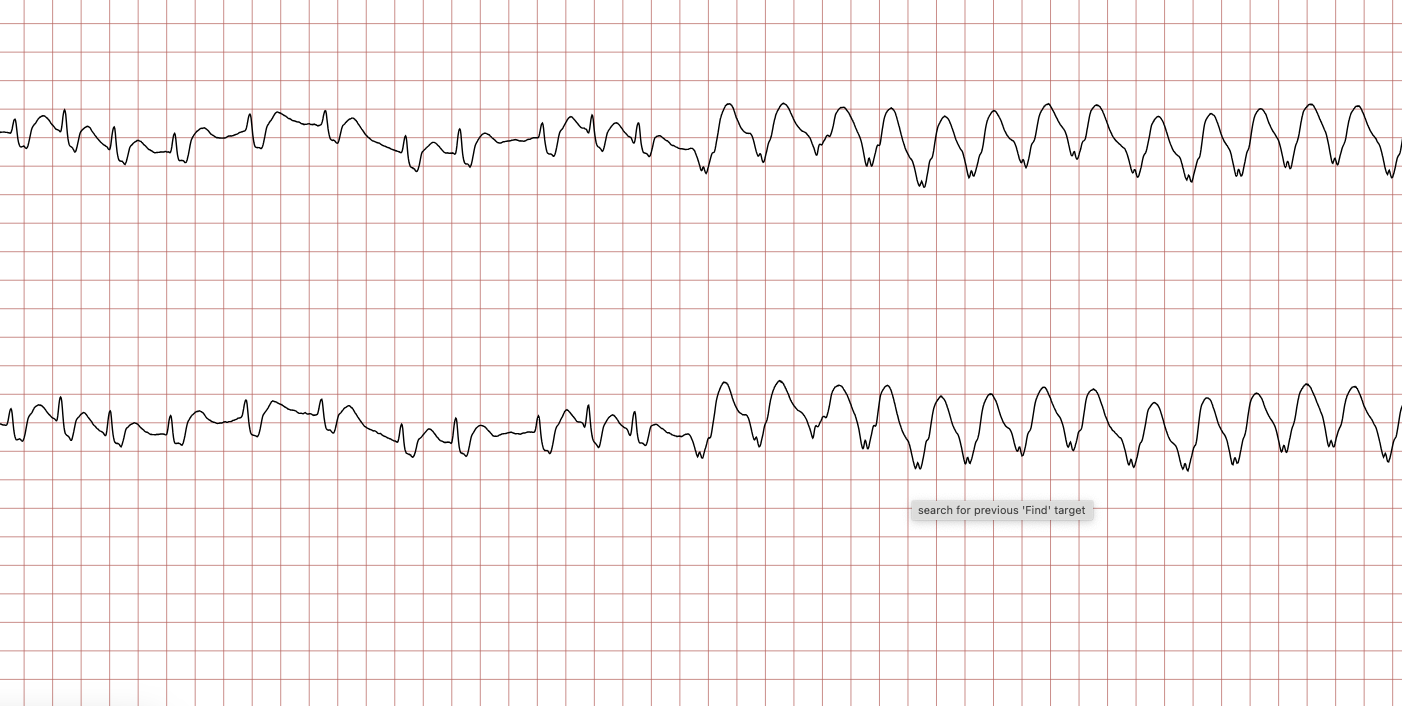
Les tracés suivants (ECG 3 à 8) montrent l’évolution de la fibrillation ventriculaire au cours du temps. Il est important de noter la variabilité de l’amplitude.
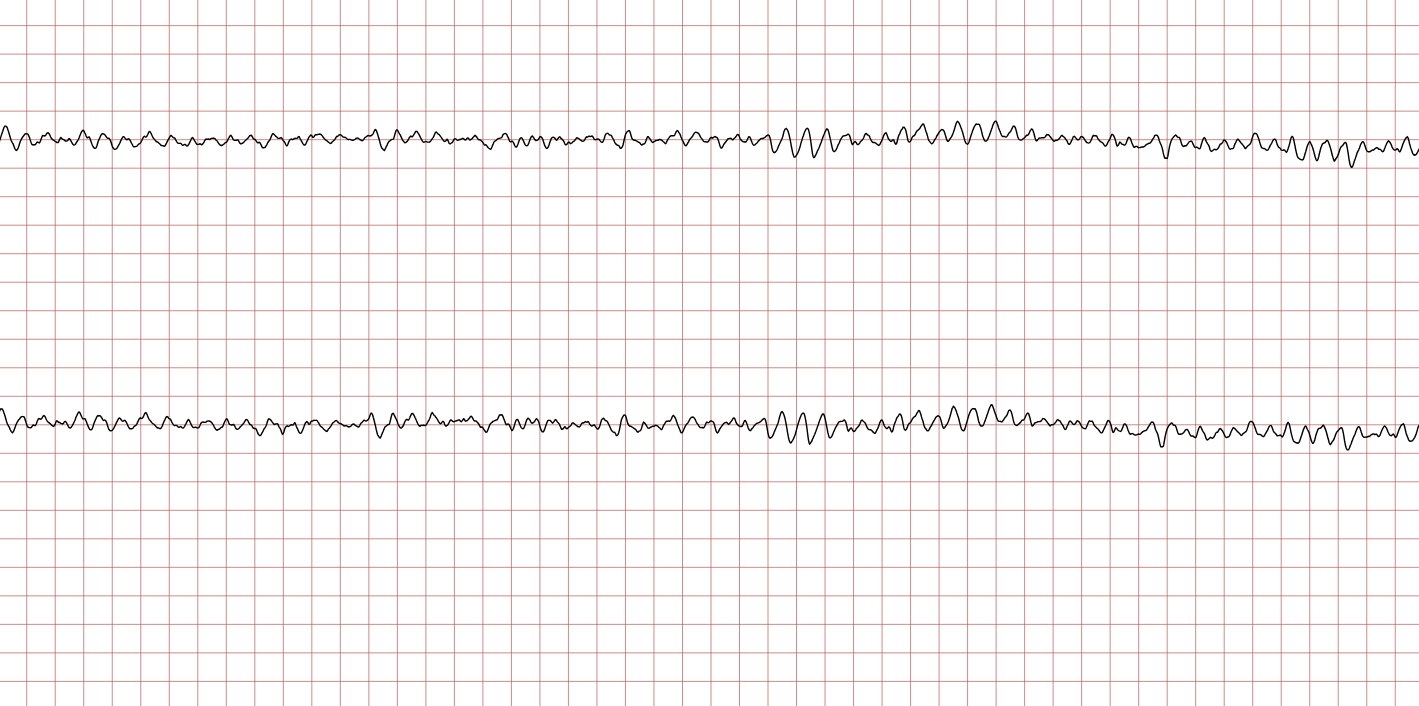
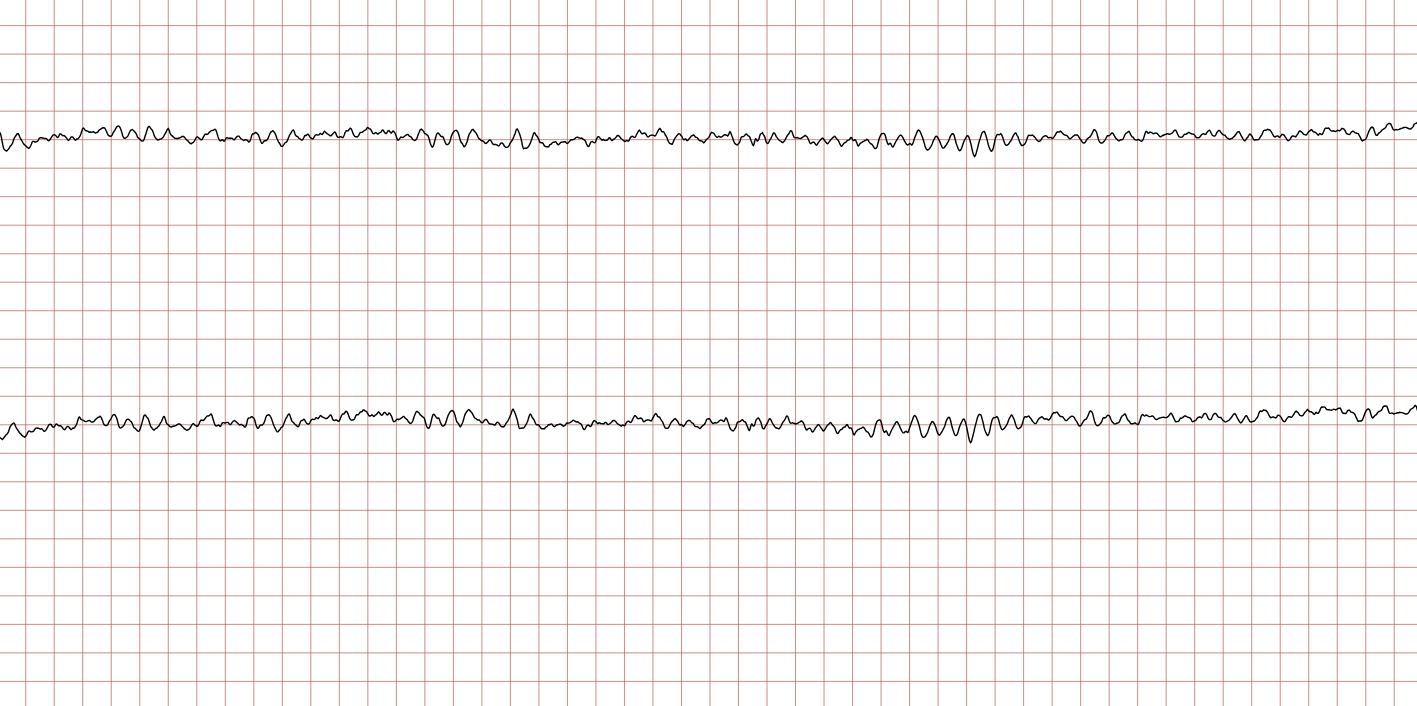
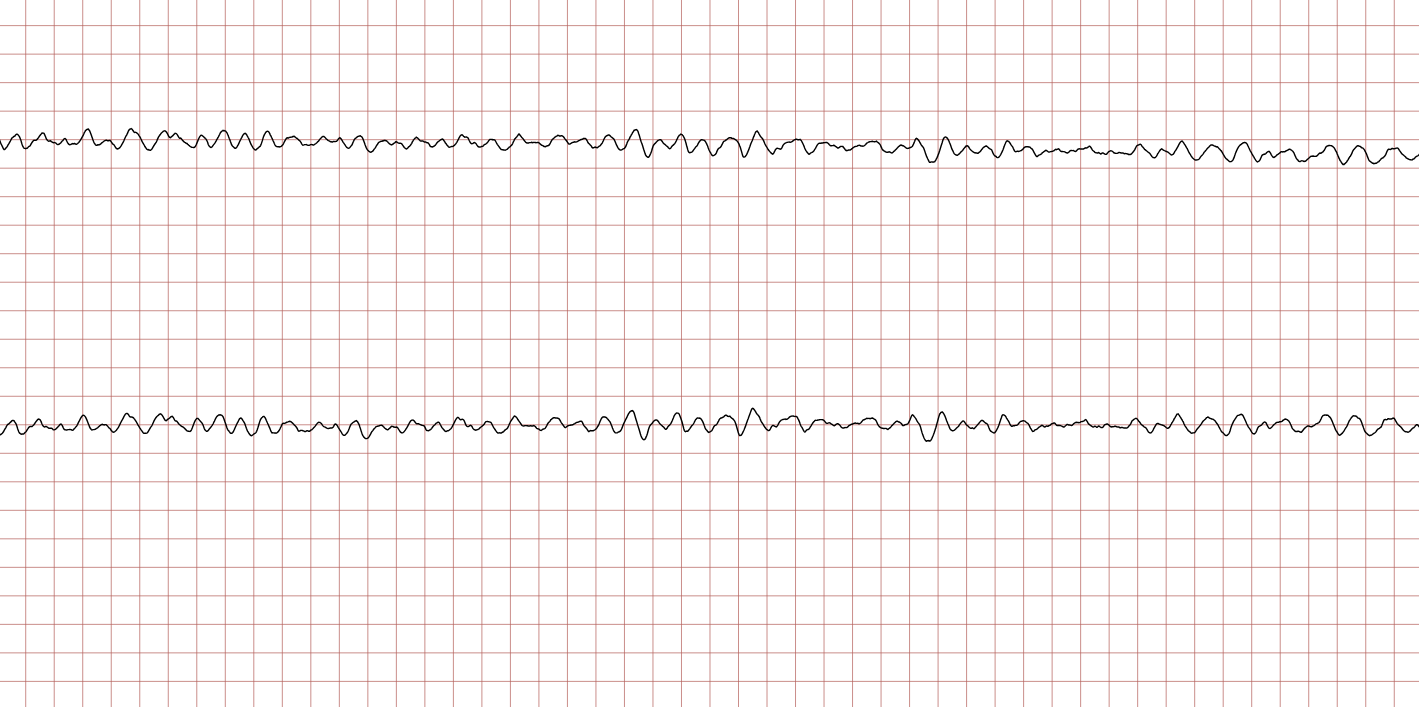
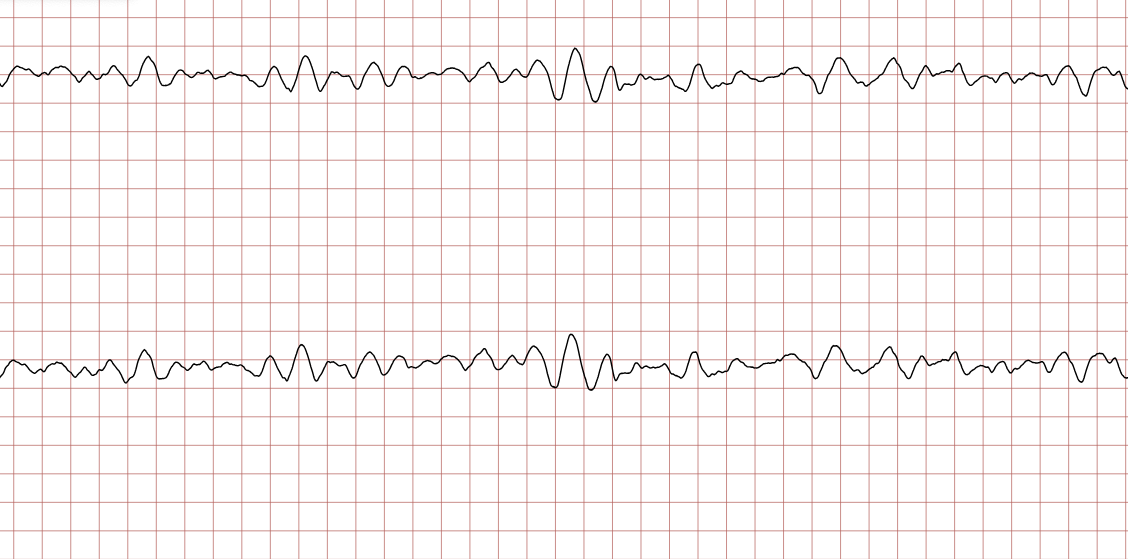
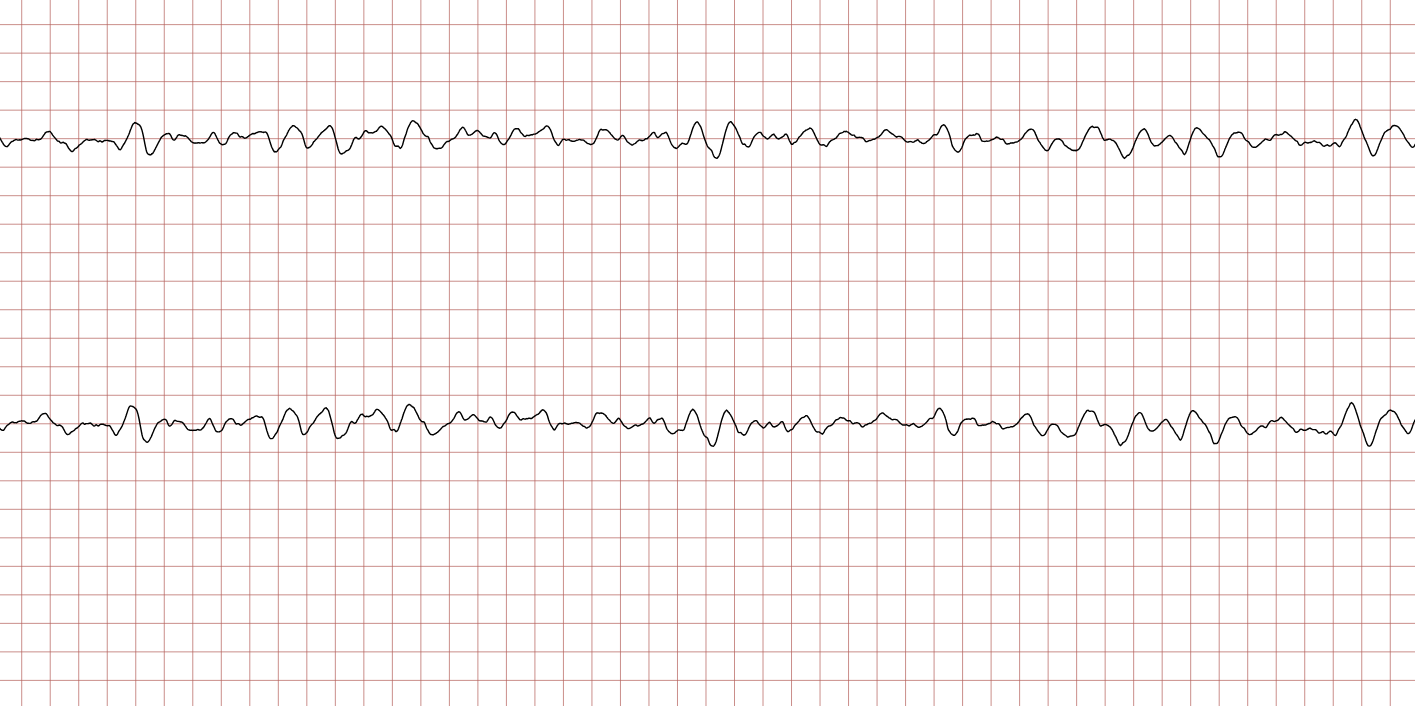
La FV grossière (ou à larges mailles), visible sur les ECG 3 et 6, est un indicateur de réserves énergétiques myocardiques encore présentes et d’une installation relativement récente de l’arrêt. Elle répond généralement mieux à la défibrillation. À l’inverse, la FV fine (ECG 5) témoigne souvent d’une ischémie prolongée et peut être confondue avec une asystolie, d’où l’importance de vérifier le tracé dans plusieurs dérivations ou d’augmenter le gain avant de renoncer au choc.
Intervention thérapeutique et retour à la circulation
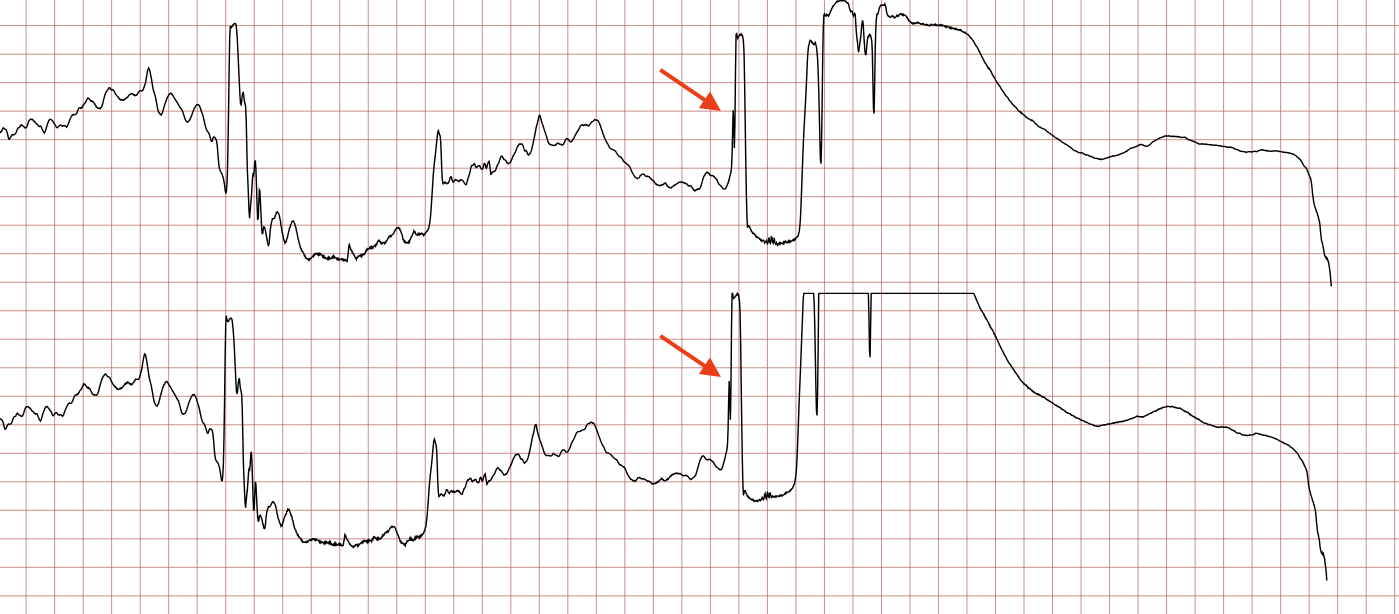
L’ECG 9 montre la délivrance d’un Choc Électrique Externe (CEE). L’effet immédiat est une asystolie. Ce phénomène est physiologique : le choc dépolarise l’ensemble des cellules myocardiques simultanément pour interrompre les circuits de réentrée chaotiques, permettant ensuite aux cellules pacemakers (nœud sinusal) de reprendre le contrôle. Cette période d’inhibition explique pourquoi les recommandations imposent la reprise immédiate de la RCP après le choc, sans attendre la vérification du rythme.
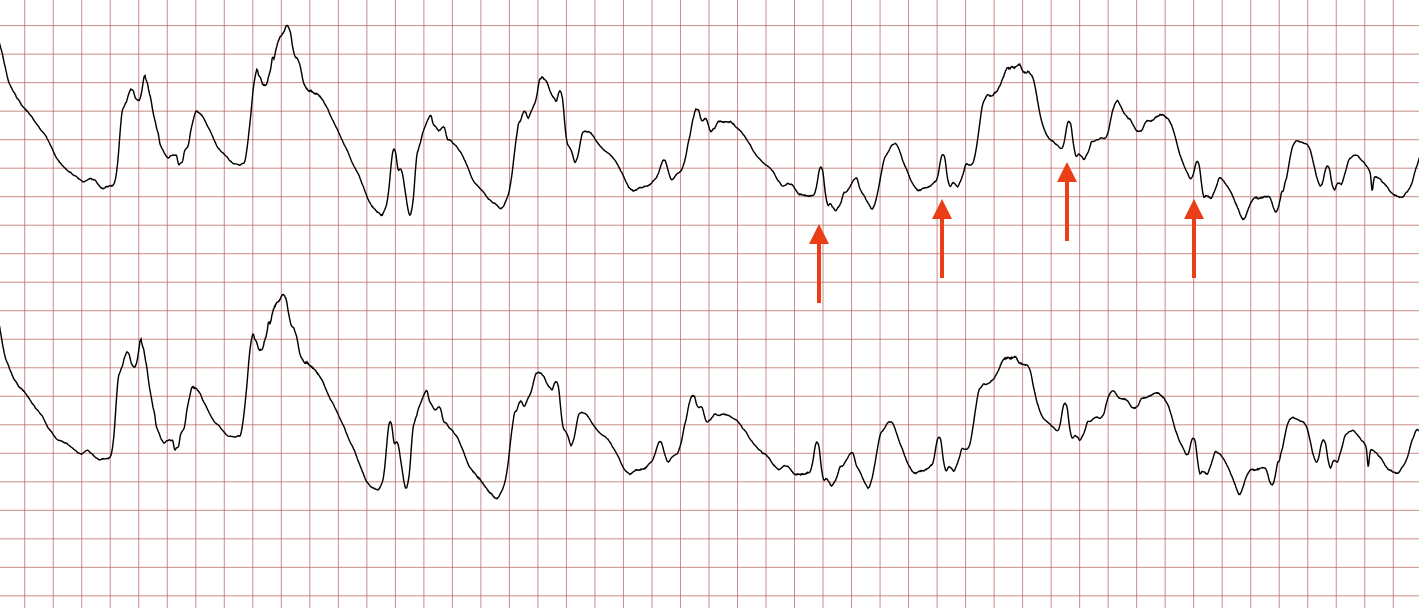
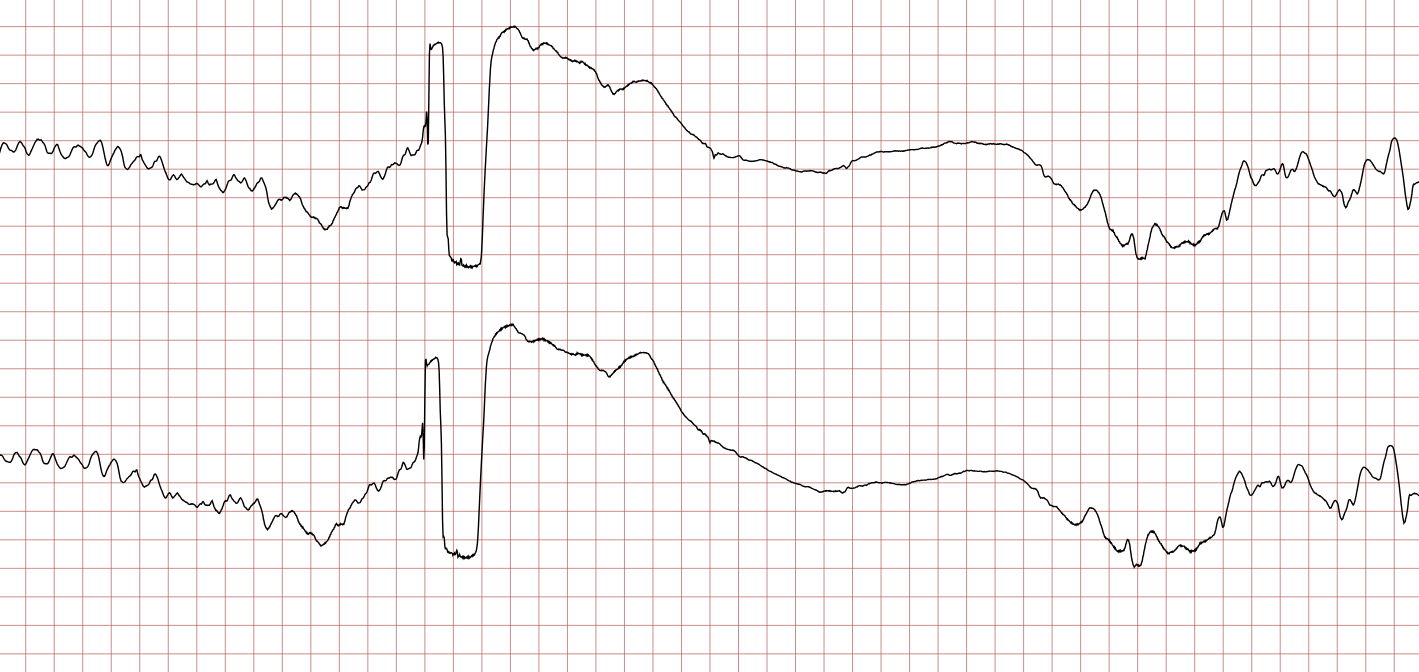
Après une phase d’instabilité marquée par une récidive de FV (ECG 11), l’ECG 12 confirme le retour à un rythme sinusal stable.
Diagnostic étiologique post-RASC
L’analyse du tracé après le retour à une circulation spontanée est cruciale pour déterminer la cause de l’arrêt cardiaque et orienter la prise en charge immédiate.
Implications cliniques
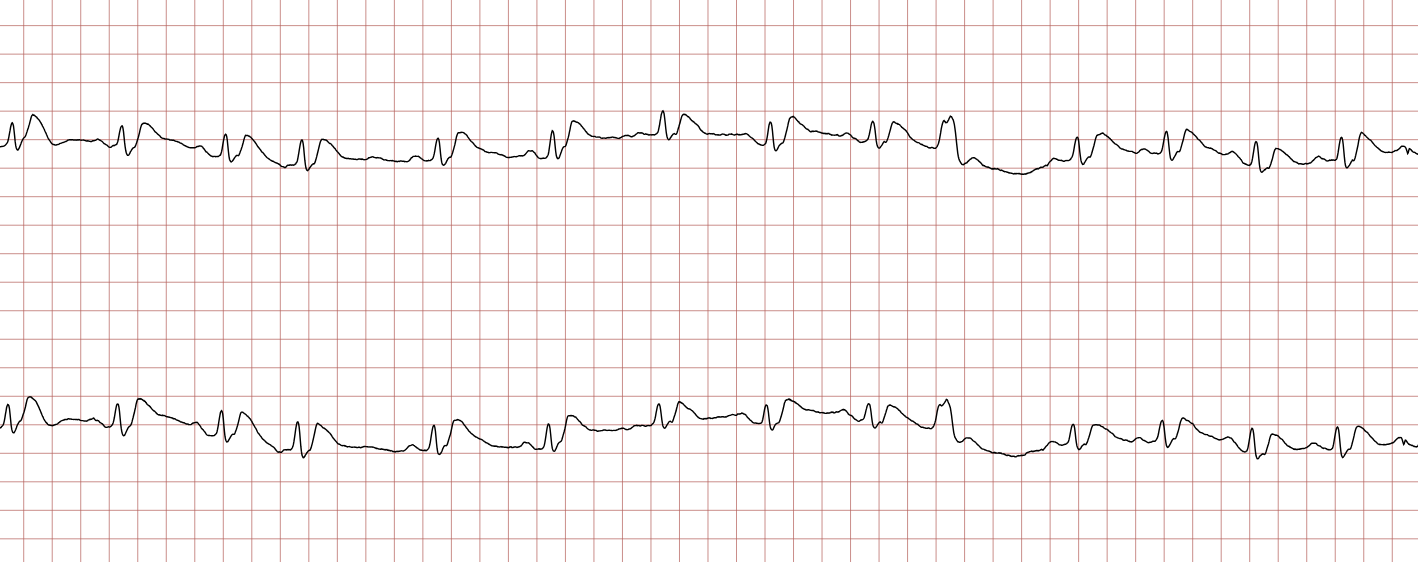
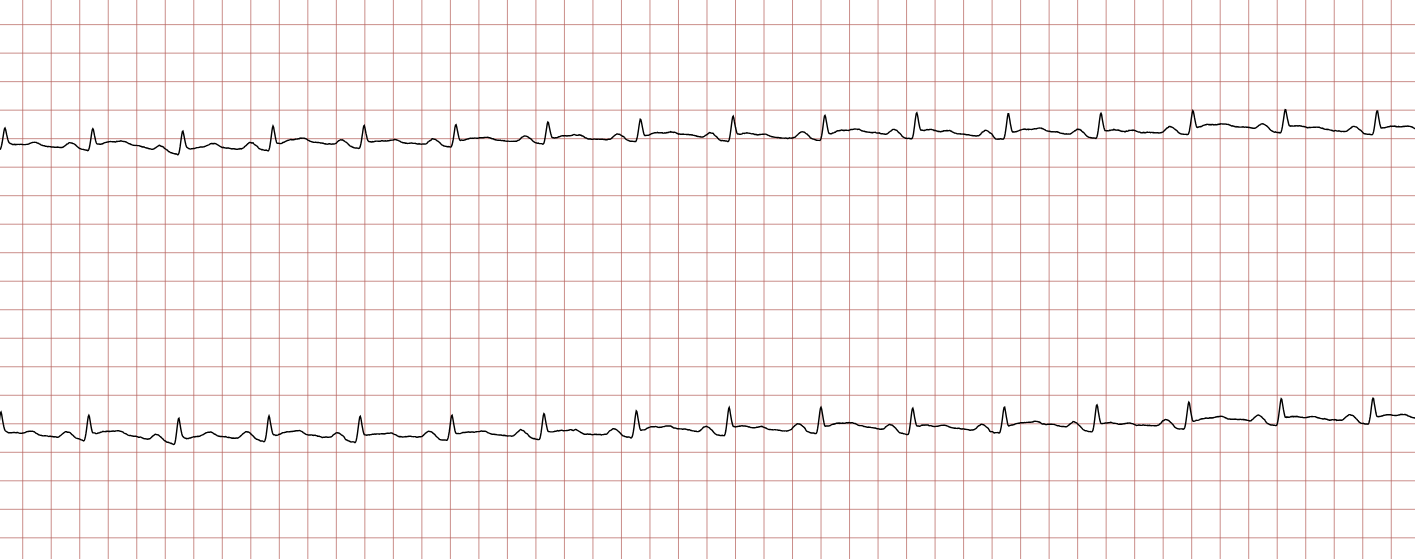
L’ECG 13 met en évidence la grande instabilité électrique persistante avec des épisodes de tachycardie ventriculaire non soutenue. Cependant, l’élément clé est fourni par l’ECG 14. Une fois le rythme sinusal rétabli, on note l’apparition d’un sus-décalage net du segment ST qui n’était pas présent initialement (comparativement à l’ECG 1).
Cette observation signe très probablement une étiologie ischémique aiguë : un Infarctus du Myocarde avec Sus-décalage du segment ST (STEMI). L’occlusion coronaire aiguë a provoqué l’ischémie myocardique, déclenchant la fibrillation ventriculaire initiale. Ce tableau clinique impose une orientation immédiate vers un centre de cardiologie interventionnelle pour une coronarographie et une revascularisation urgente, parallèlement à la gestion des soins post-arrêt cardiaque (contrôle de la température, stabilité hémodynamique).