Aspects pédiatriques des dérivations et de l’anatomie de l’ECG
Conduites ECG et enregistrement des ECG chez les patients pédiatriques (enfants)
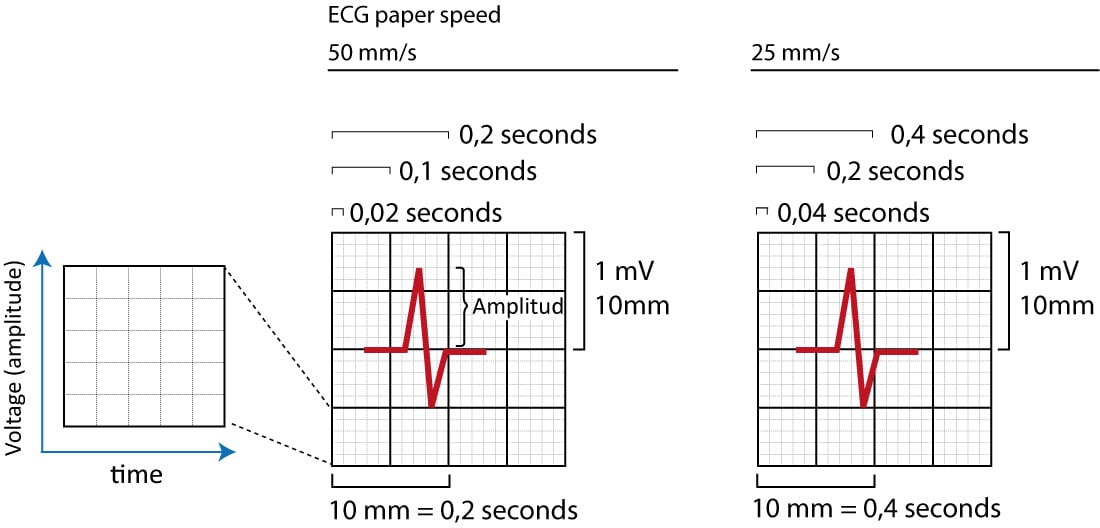
Les principes fondamentaux des dérivations ECG, l’anatomie des dérivations et les vecteurs électriques ont été détaillés dans le chapitre consacré aux dérivations ECG. Toutefois, l’acquisition des ECG chez les patients pédiatriques diffère de celle des adultes, non seulement en raison de variations anatomiques évidentes, mais aussi du fait de la physiologie cardio-circulatoire spécifique à l’enfant (dominance ventriculaire droite initiale, fréquence cardiaque élevée). Bien qu’il n’y ait aucune différence structurelle concernant la grille ECG elle-même, les paramètres d’enregistrement peuvent nécessiter des ajustements. Comme pour les adultes, l’axe des x représente le temps et l’axe des y représente l’amplitude (millivolts, mV). Cependant, en raison des fréquences cardiaques souvent rapides chez le nourrisson et le jeune enfant, une vitesse de défilement du papier de 50 mm/s est parfois privilégiée pour permettre une analyse plus fine des intervalles (PR, QRS, QT), contrairement au standard de 25 mm/s utilisé chez l’adulte. Veuillez vous référer à la figure 1.
Recommandations techniques et pratiques pour l’enregistrement de l’ECG chez l’enfant
L’obtention d’un tracé de qualité chez le patient pédiatrique représente un défi technique. Les patients pédiatriques, en particulier les nourrissons et les tout-petits, ont souvent des difficultés à rester immobiles. L’agitation psychomotrice, les pleurs et les mouvements spontanés des membres créent des artefacts musculaires importants qui peuvent masquer les ondes P ou simuler des troubles du rythme. De plus, l’environnement médical et la pose des électrodes peuvent être anxiogènes. Il est crucial d’adopter une approche rassurante : la distraction par un parent ou un membre du personnel (jouets, vidéos, tétine pour les nourrissons) est souvent indispensable pour réduire le tonus musculaire et obtenir une ligne de base stable.
Sur le plan technique, la préparation de la peau est essentielle. La peau des enfants peut être recouverte de vernix (chez le nouveau-né) ou de crème, augmentant l’impédance. Un nettoyage doux à l’alcool ou à l’eau savonneuse assure un meilleur contact. Il convient d’utiliser des électrodes pédiatriques ou néonatales adaptées à la surface corporelle réduite pour éviter le chevauchement des électrodes précordiales, qui pourrait créer des ponts électriques et fausser le tracé.
Pour réduire davantage les perturbations liées aux myopotentiels, il est recommandé de modifier la position des électrodes périphériques selon la technique de Mason-Likar modifiée si nécessaire : les électrodes des membres peuvent être placées de manière plus proximale, c’est-à-dire sur la racine des membres (épaules/torse supérieur et hanches/cuisses) plutôt qu’aux poignets et chevilles. Cette configuration diminue les artefacts de mouvement, bien qu’elle puisse modifier subtilement l’axe du QRS.
Spécificités physiologiques et dérivations droites
L’emplacement des électrodes thoraciques (précordiales) suit la norme standard, mais la physiologie pédiatrique impose souvent l’ajout de dérivations supplémentaires, en particulier chez les enfants de moins de 5 ans. À la naissance et durant la petite enfance, le ventricule droit (VD) est physiologiquement dominant et plus épais que le ventricule gauche, une séquelle de la circulation fœtale. Cette prépondérance du VD se traduit électriquement par des vecteurs de dépolarisation dirigés vers la droite et l’avant.
Par conséquent, les dérivations V3R et V4R (dérivations droites) sont systématiquement recommandées chez les nouveau-nés et les nourrissons pour évaluer correctement le ventricule droit et détecter une éventuelle hypertrophie ventriculaire droite ou des anomalies de repolarisation spécifiques. La sonde V7 (dérivation postérieure) peut également être utile pour explorer la paroi latérale/postérieure. L’emplacement anatomique de V3R et V4R est le miroir exact de V3 et V4, mais sur l’hémithorax droit. Reportez-vous à la figure 2 pour visualiser ces placements.
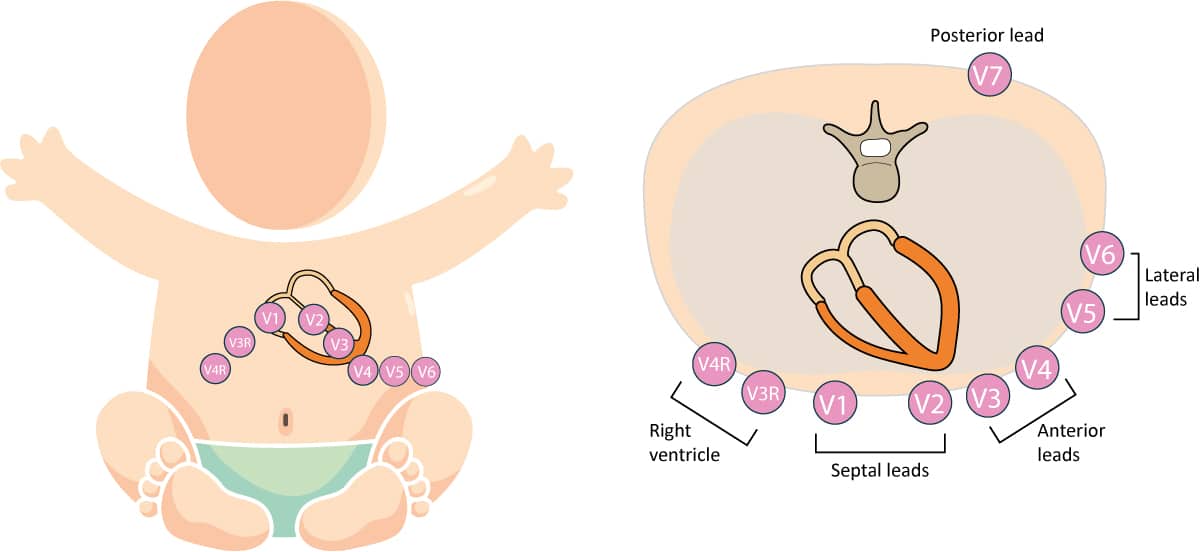
Placement précis des électrodes thoraciques (dérivations précordiales)
Une précision anatomique rigoureuse est requise, car un déplacement mineur de l’électrode sur un petit thorax peut modifier considérablement la morphologie du complexe QRS. Voici les repères anatomiques standards :
- V1 : placée dans le quatrième espace intercostal, au bord droit du sternum.
- V2 : placée dans le quatrième espace intercostal, au bord gauche du sternum.
- V3 : placée à mi-chemin sur une ligne diagonale entre V2 et V4.
- V4 : placée dans le cinquième espace intercostal, sur la ligne médioclaviculaire gauche (et non simplement entre les côtes, le repère de l’espace intercostal est plus précis).
- V5 : placée sur la ligne axillaire antérieure gauche, au même niveau horizontal que V4.
- V6 : placée sur la ligne axillaire moyenne gauche, au même niveau horizontal que V4 et V5.
- V4R : placée dans le cinquième espace intercostal, sur la ligne médioclaviculaire droite (position miroir de V4).
- V3R : placée à mi-chemin entre V1 et V4R (position miroir de V3).
- V7 : placée sur la ligne axillaire postérieure gauche, au même niveau horizontal que V4-V6 (généralement juste sous la pointe de l’omoplate).
Réglages des appareils et filtres
Outre le positionnement des électrodes, les paramètres de la machine ECG doivent être vérifiés avant l’enregistrement chez l’enfant :
- Vitesse du papier : Standardisée à 25 mm/s, mais souvent augmentée à 50 mm/s pour les fréquences cardiaques élevées (> 100-150 bpm) afin de mieux dissocier les ondes P des ondes T précédentes et de mesurer précisément l’intervalle QT.
- Gain (Amplitude) : Habituellement réglé sur 10 mm/mV. Cependant, chez les enfants minces ou présentant une hypertrophie ventriculaire, les voltages précordiaux peuvent être très amples et dépasser les limites du papier. Il peut être nécessaire de réduire le gain à 5 mm/mV ou 2,5 mm/mV. Ce changement doit être clairement noté sur le tracé pour éviter des erreurs d’interprétation (diagnostic faussement négatif d’hypertrophie).
- Filtres : L’utilisation excessive de filtres (notamment le filtre musculaire bas) peut parfois lisser artificiellement les encoches fines du complexe QRS (fragmentation) ou diminuer l’amplitude des ondes pathologiques (ondes delta de pré-excitation). Il est conseillé d’utiliser la bande passante la plus large possible (0.05 Hz à 150 Hz ou 250 Hz) pour le diagnostic clinique initial.