Le segment ST : physiologie, aspect normal, dépression et élévation du segment ST
Le segment ST correspond à la phase de plateau du potentiel d’action(figure 13). Le segment ST s’étend du point J à l’apparition de l’onde T. En raison de la longue durée de la phase de plateau, la plupart des cellules contractiles se trouvent dans cette phase en même temps (plus ou moins). En outre, le potentiel de membrane est relativement inchangé pendant la phase de plateau. Ces deux facteurs expliquent pourquoi le segment ST est plat et isoélectrique (c’est-à-dire au niveau de la ligne de base).
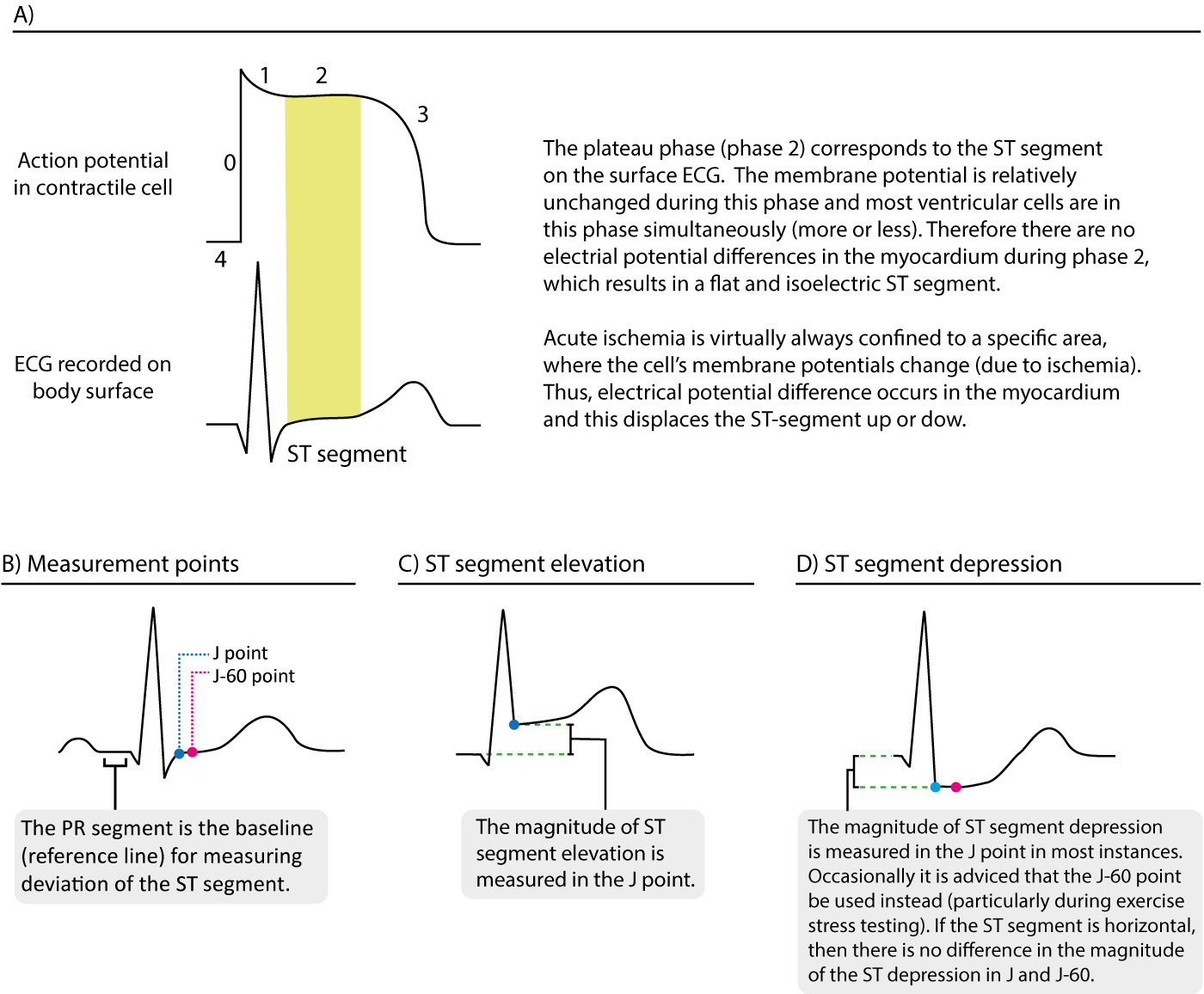
Le déplacement du segment ST est d’une importance fondamentale, en particulier en cas d’ischémie myocardique aiguë. Comme l’ischémie myocardique affecte une zone limitée et perturbe le potentiel membranaire des cellules (pendant la phase 2), elle engendre une différence de potentiel électrique dans le myocarde. La différence de potentiel électrique entre le myocarde ischémique et le myocarde normal entraîne un déplacement du segment ST. Le segment ST peut être déplacé vers le haut (élévation du segment ST) ou vers le bas (dépression du segment ST). Le terme « déviation du segment ST » fait référence à l’élévation et à la dépression du segment ST. L’ampleur de la déviation du segment ST est mesurée par la différence de hauteur (en millimètres) entre le point J et le segment PR. Reportez-vous à la figure 13 pour des exemples.
La figure 14 ci-dessous montre comment mesurer l’écart du segment ST.
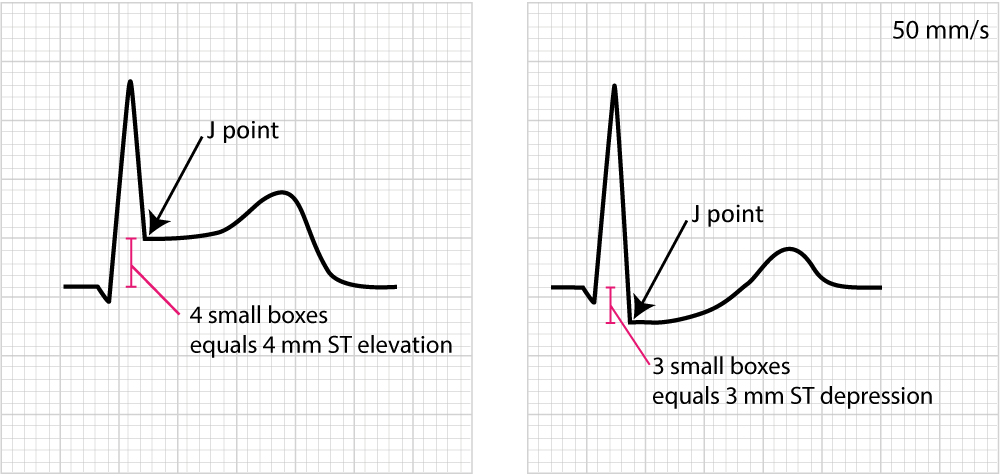
En ce qui concerne le segment ST, il convient de noter ce qui suit :
- Le segment ST normal est plat et isoélectrique. La transition entre le segment ST et l’onde T est douce et non abrupte.
- La déviation du segment ST (élévation, dépression) est mesurée comme la différence de hauteur (en millimètres) entre le point J et la ligne de base (le segment PR). La déviation du segment ST se produit dans un grand nombre de cas, en particulier en cas d’ischémie myocardique aiguë.
- Le segment ST et l’onde T étant liés sur le plan électrophysiologique, les modifications du segment ST s’accompagnent souvent de modifications de l’onde T. Le terme « modifications du segment ST-T » (ou segment T) est utilisé pour désigner les modifications de l’onde T. Le terme « modifications du segment ST-T » (ou simplement « modifications du segment ST-T ») est utilisé pour désigner ces modifications de l’ECG.
Il convient également de noter que le point J est parfois sous-optimal pour mesurer la déviation du segment ST. Cela s’explique par le fait que le point J n’est pas toujours isoélectrique ; cela se produit s’il existe des différences de potentiel électrique dans le myocarde à la fin du complexe QRS (ce qui provoque généralement une dépression du point J). La raison de cette différence de potentiel électrique est que toutes les cellules myocardiques ventriculaires ne terminent pas leur potentiel d’action simultanément. Les cellules myocardiques qui se sont dépolarisées au début du complexe QRS ne seront pas exactement dans la même phase que les cellules qui se sont dépolarisées à la fin du complexe QRS. C’est pourquoi il est parfois recommandé de mesurer la déviation du segment ST au point J-60 ou au point J-80, qui se situe respectivement 60 et 80 millisecondes après le point J(Comprehensive Electrocardiology, MacFarlane et al, Springer, 2010 ; Chou’s Electrocardiologi, Surawicz, Elsevier 2010). Au moment des points J-60 et J-80, il y a peu de chances qu’il y ait des différences de potentiel électrique dans le myocarde. Cependant, les directives actuelles recommandent toujours l’utilisation du point J pour évaluer l’ischémie aiguë(Third Universal Definition of Myocardial Infarction, Thygesen et al, Circulation). Une exception notable à cette règle est l’épreuve d’effort, dans laquelle le point J-60 ou J-80 est toujours utilisé (parce que l’exercice provoque souvent une dépression du point J).
Comme mentionné ci-dessus, il existe de nombreuses autres conditions qui affectent le segment ST-T et il est fondamental de pouvoir les différencier. À cette fin, il est judicieux de subdiviser les modifications du segment ST-T en primaires et secondaires.
Modifications primaires et secondaires du segment ST-T
Lesmodifications primaires du segment ST-T sont dues à une repolarisation anormale. On les observe en cas d’ischémie, de troubles électrolytiques (calcium, potassium), de tachycardie, d’augmentation du tonus sympathique, d’effets secondaires de médicaments, etc.
Lesmodifications ST-T secondaires surviennent lorsqu’une dépolarisation anormale entraîne une repolarisation anormale. Cela se produit dans les blocs de branche (bloc de branche gauche et droit), la pré-excitation, l’hypertrophie ventriculaire, les complexes ventriculaires prématurés, les battements stimulés par un stimulateur cardiaque, etc. Dans chacune de ces conditions, la dépolarisation est anormale et cela affecte la repolarisation de sorte qu’elle ne peut pas s’effectuer normalement.
La prochaine discussion sera consacrée à la caractérisation des changements ST-T importants et courants.
Dépression du segment ST
La dépression du segment ST est mesurée au point J. Le point de référence est, comme d’habitude, le segment PR. Le point de référence est, comme d’habitude, le segment PR. Une dépression du segment ST inférieure à 0,5 mm est acceptée dans toutes les dérivations. Une dépression du segment ST de 0,5 mm ou plus est considérée comme pathologique. Certains documents de consensus d’experts notent également que toute dépression du segment ST en V2-V3 doit être considérée comme anormale (car les individus sains présentent rarement des dépressions dans ces dérivations). Veuillez noter que chaque cause de dépression du segment ST discutée ci-dessous est illustrée dans la figure 15. Étudiez attentivement cette figure.
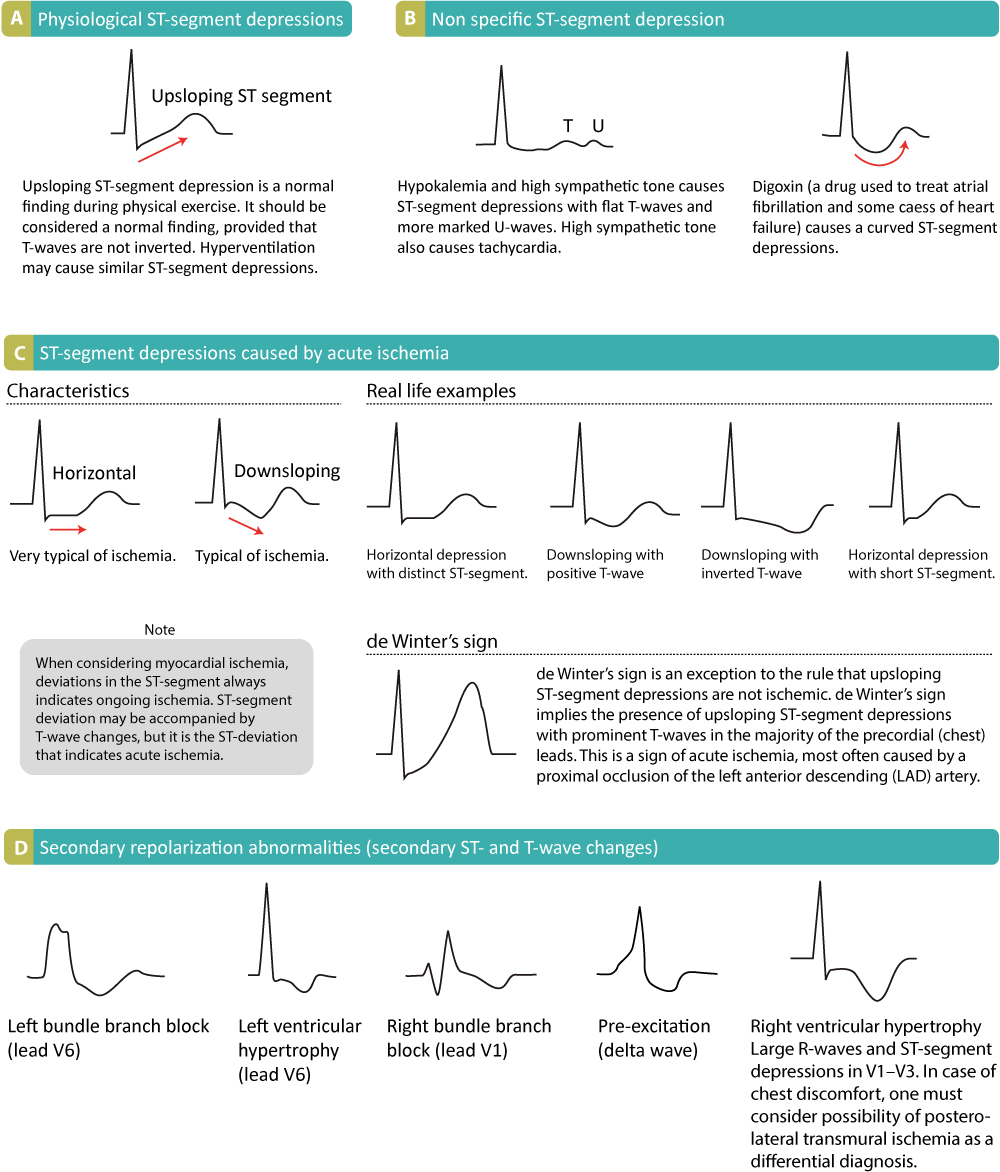
Dépressions primaires du segment ST
Les dépressions physiologiques du segment ST se produisent pendant l’exercice physique. Ces dépressions du segment ST présentent une pente ascendante, une dépression typique de <1 mm au point J-60 et les dépressions se normalisent rapidement après la fin de l'exercice. L'hyperventilation entraîne les mêmes dépressions du segment ST que l’exercice physique. Figure 15 A.
Ladigoxine provoque des dépressions généralisées du segment ST avec un segment ST incurvé (généralisé signifie que la dépression peut être observée dans la plupart des dérivations de l’ECG). Figure 15 B.
Letonus sympathique et l’hypokaliémie provoquent des dépressions du segment ST (typiquement <0,5 mm).
L’insuffisance cardiaque peut provoquer une dépression du segment ST dans les dérivations latérales gauches (V5, V6, aVL et I) et ces dépressions sont généralement horizontales ou descendantes.
Lestachycardies supraventriculaires provoquent également des dépressions du segment ST qui se produisent généralement dans les dérivations V4-V6 avec un segment ST horizontal ou légèrement ascendant. Ces dépressions du segment ST devraient disparaître dans les minutes qui suivent la fin de la tachycardie.
Lesdépressions ischémiques du segment ST présentent un segment ST horizontal ou descendant (c’est une exigence selon les directives nord-américaines et européennes). La dépression horizontale du segment ST est la plus typique de l’ischémie(figure 15 C). Les dépressions du segment ST avec des segments ST ascendants sont rarement causées par une ischémie myocardique. Il existe cependant une exception notable, lorsqu’un segment ST ascendant est en fait causé par une ischémie et que l’état est alarmant. Les dépressions du segment ST ascendant accompagnées d’ondes T proéminentes dans la majorité des dérivations précordiales peuvent être causées par une occlusion aiguë de l’artère coronaire descendante antérieure gauche (LAD). Cette constellation – avec une dépression ST ascendante et des ondes T proéminentes dans les dérivations précordiales lors d’une gêne thoracique – est appelée signe de Winters(figure 15 C).
Dépression ST secondaire
Les dépressions secondaires du segment ST se produisent dans les cas suivants :
- Hypertrophie ventriculaire gauche
- Hypertrophie ventriculaire droite
- Bloc de branche gauche
- Bloc de branche droit
- Pré-excitation
- Stimulation du stimulateur cardiaque dans le ventricule (droit)
Il s’agit de conditions courantes dans lesquelles une dépolarisation anormale (complexe QRS modifié) entraîne des anomalies dans la repolarisation (segment ST-T modifié). Par exemple, un bloc de branche gauche signifie que le ventricule gauche ne sera pas dépolarisé par le réseau de Purkinje, mais plutôt par la propagation de la dépolarisation à partir du ventricule droit. La dépolarisation ventriculaire anormale entraîne une repolarisation anormale. Comme le montre la figure 35 (panneau D), ces conditions sont caractérisées par des segments QRS et ST-T de direction opposée (rappelez-vous que l’on parle de discordance). Par conséquent, les dérivations ECG avec des complexes QRS positifs nets présenteront des dépressions du segment ST (ainsi que des modifications de l’onde T).
Les modifications de l’ECG en cas d’ischémie myocardique sont abordées dans la section 3(Ischémie myocardique aiguë et chronique et infarctus) et un chapitre spécifique traite de la dépression du segment ST.
Élévation du segment ST
Le sus-décalage du segment ST est mesuré au point J. En cas de gêne thoracique (ou d’autres symptômes évoquant une ischémie myocardique), le sus-décalage du segment ST est un signe alarmant, car il indique que l’ischémie est étendue et que le risque d’arythmie maligne est élevé. Cependant, il existe de nombreuses autres causes de sus-décalage du segment ST et, pour des raisons évidentes, il faut être capable de les différencier. La figure 16 présente les caractéristiques des élévations du segment ST ischémiques et non ischémiques. Cette figure doit également être étudiée en détail.
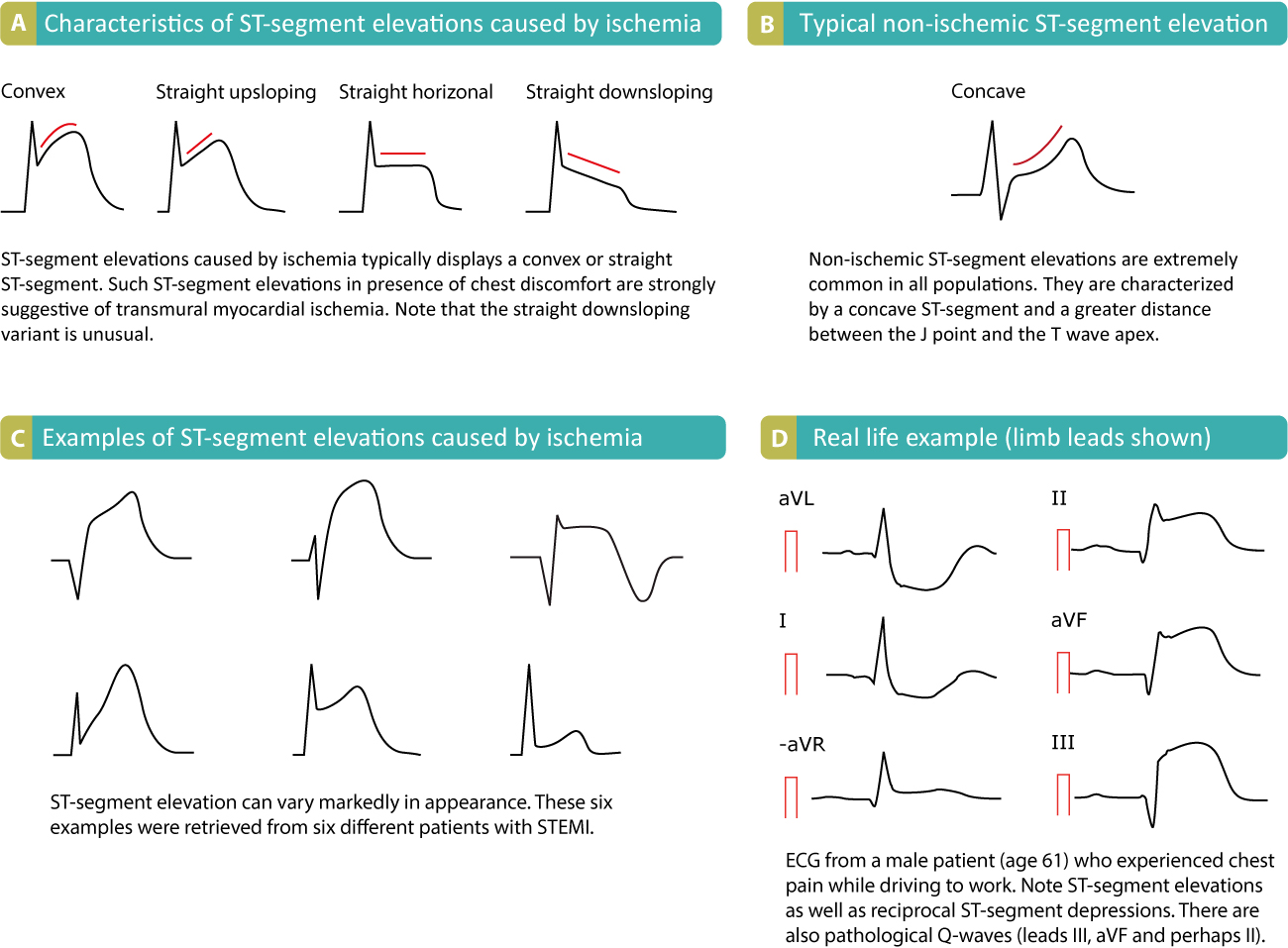
L’ischémie provoque typiquement des élévations du segment ST avec des segments ST droits ou convexes(Figure 16, panneau A). Le segment ST rectiligne peut être ascendant, horizontal ou (rarement) descendant. Les élévations du segment ST non ischémiques sont typiquement concaves(Figure 16, panneau B). Les élévations concaves du segment ST sont extrêmement fréquentes dans toutes les populations ; par exemple, les élévations du segment ST dans les dérivations V2-V3 se produisent chez 70 % de tous les hommes de moins de 70 ans. Il n’existe aucun moyen précis d’exclure une ischémie myocardique en jugeant de l’aspect du segment ST. C’est pourquoi les directives nord-américaines et européennes affirment que l’aspect du segment ST ne peut pas être utilisé pour exclure une ischémie. Les modifications de l’ECG en cas d’ischémie sont examinées en détail dans la section 3(Ischémie myocardique aiguë et chronique et infarctus) et un chapitre spécifique traite en détail du sus-décalage du segment ST.
Cet article fait partie du chapitre complet : Comment lire et interpréter un ECG normal